Sepsa to stan, który może dotknąć każdego, a jego zrozumienie jest kluczowe dla ochrony zdrowia własnego i bliskich. Nie jest to zwykła infekcja, lecz złożona i niebezpieczna reakcja organizmu, która wymaga natychmiastowej uwagi medycznej. W tym artykule przybliżymy Państwu fundamentalne informacje na temat sepsy, abyście mogli lepiej rozpoznawać jej objawy i wiedzieć, jak postępować w krytycznej sytuacji.
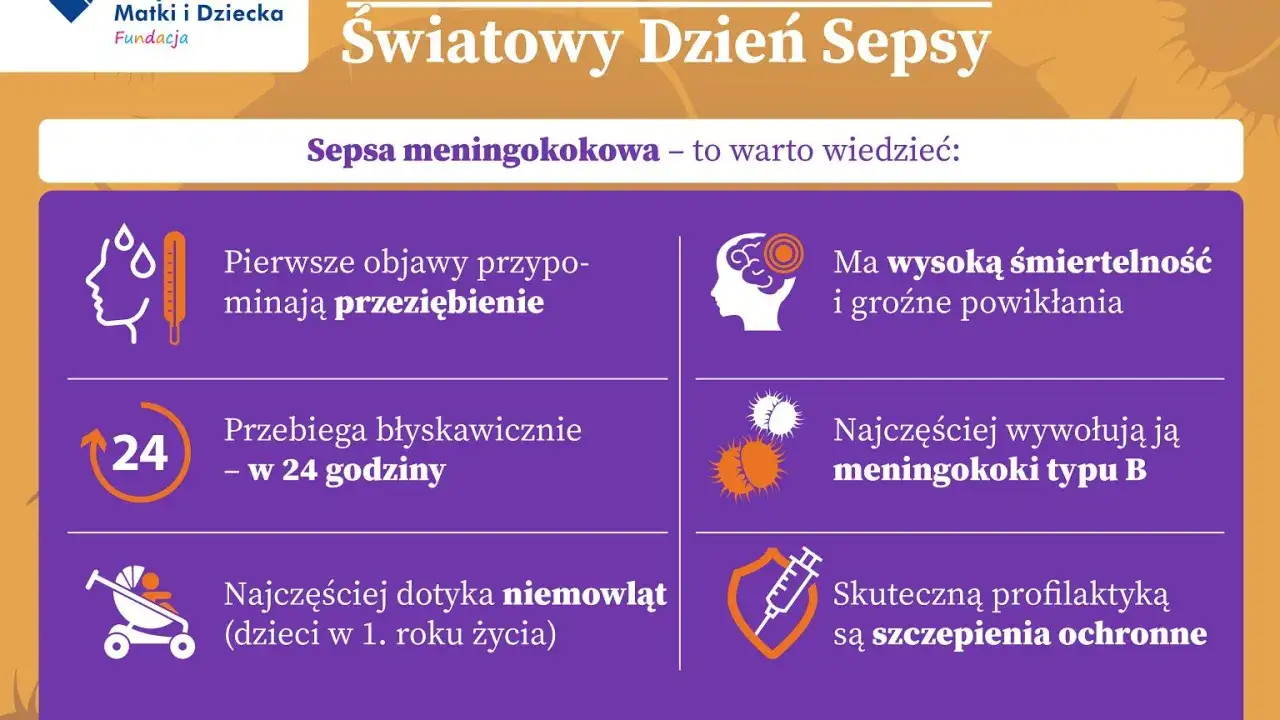
Sepsa to zagrażająca życiu reakcja organizmu na zakażenie, wymagająca natychmiastowej interwencji medycznej
- Sepsa to nie choroba, lecz dysfunkcja narządów spowodowana nadmierną, rozregulowaną odpowiedzią immunologiczną na zakażenie.
- Może być wywołana przez bakterie, wirusy lub grzyby, często zaczyna się od typowych infekcji, takich jak zapalenie płuc czy zakażenie układu moczowego.
- Kluczowe objawy to gorączka powyżej 38°C lub hipotermia poniżej 36°C, przyspieszone tętno i oddech, zaburzenia świadomości oraz wysypka, która nie blednie pod naciskiem.
- Sama sepsa nie jest zaraźliwa, ale można zarazić się drobnoustrojem, który ją wywołuje.
- Wczesna diagnoza i szybkie leczenie (tzw. "złota godzina") są absolutnie kluczowe dla przeżycia pacjenta.
- W Polsce brakuje oficjalnego rejestru, ale szacuje się, że rocznie dochodzi do 50 000 - 100 000 zachorowań.
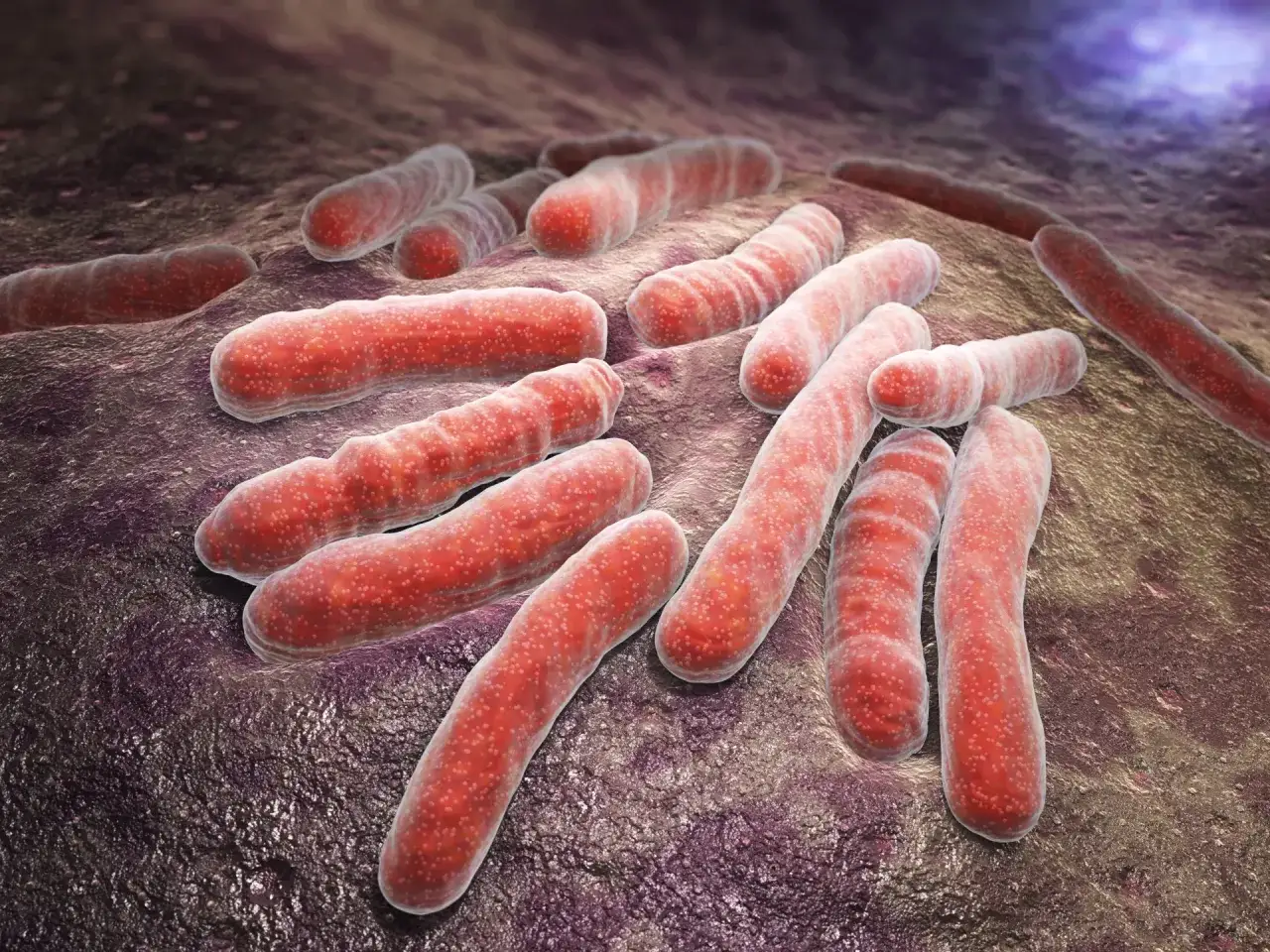
Sepsa: Gdy własny organizm staje się największym wrogiem
Sepsa to termin, który budzi lęk, ale kluczowe jest zrozumienie, że nie jest to sama infekcja, lecz nieprawidłowa, wręcz rozregulowana odpowiedź własnego organizmu na zakażenie. Nasz układ odpornościowy, próbując zwalczyć patogen czy to bakterię, wirusa, czy grzyba zaczyna działać w sposób chaotyczny. Ta nadmierna reakcja prowadzi do uszkodzenia własnych tkanek i narządów, co może mieć katastrofalne skutki. Od 2016 roku obowiązuje nowa definicja sepsy, znana jako Sepsis-3, która zastąpiła wcześniejsze pojęcia, takie jak "ciężka sepsa". Obecnie termin "sepsa" odnosi się bezpośrednio do stanu zagrażającej życiu dysfunkcji narządów, która jest diagnozowana między innymi za pomocą skali SOFA (Sequential Organ Failure Assessment) lub jej uproszczonej wersji, qSOFA (quick SOFA). Wcześniej używane pojęcie "posocznica" jest już nieaktualne i zostało zastąpione przez nową, precyzyjniejszą definicję sepsy. Warto również rozwiać powszechny mit: sama sepsa, jako reakcja organizmu, nie jest zaraźliwa. Zaraźliwe mogą być jednak drobnoustroje, które ją wywołują, na przykład meningokoki, które u niektórych osób mogą doprowadzić do rozwoju tej groźnej choroby.
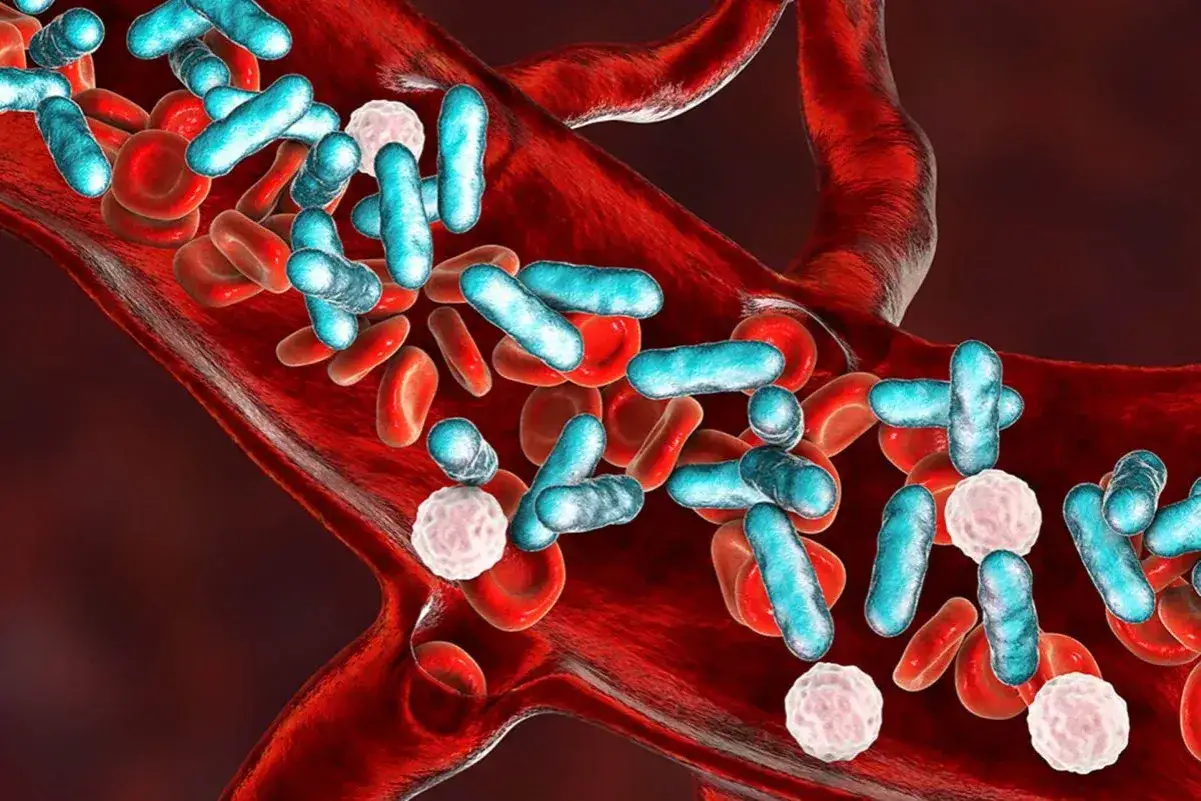
Od zwykłej infekcji do walki o życie: Co tak naprawdę wywołuje sepsę?
Sepsa może być wywołana przez różnorodne drobnoustroje. Najczęściej za jej rozwój odpowiadają bakterie, takie jak *Neisseria meningitidis* (meningokoki), *Streptococcus pneumoniae* (pneumokoki) czy *Escherichia coli* (pałeczka okrężnicy). Jednak równie groźne mogą być infekcje wirusowe i grzybicze. Punktem wyjścia dla sepsy może być każda, nawet pozornie niegroźna infekcja. Do najczęstszych należą zapalenie płuc, zakażenia układu moczowego, infekcje ran, a także zapalenie opon mózgowo-rdzeniowych. Według danych Medistore, sepsa może rozwinąć się z typowych infekcji, takich jak zapalenie płuc czy zakażenie układu moczowego. Istnieją jednak grupy osób, które są szczególnie narażone na rozwój tej choroby. Należą do nich osoby starsze, noworodki, osoby z obniżoną odpornością (na przykład z powodu chorób autoimmunologicznych, terapii immunosupresyjnej czy zakażenia wirusem HIV), pacjenci po rozległych operacjach, a także osoby cierpiące na choroby przewlekłe, takie jak cukrzyca, niewydolność nerek czy choroby wątroby. U tych osób układ odpornościowy może być osłabiony lub nadmiernie reaktywny, co zwiększa ryzyko wystąpienia sepsy.
Alarmujące sygnały, których nie wolno ignorować: Jak rozpoznać sepsę?
Szybkie rozpoznanie objawów sepsy jest kluczowe dla ratowania życia. U dorosłych symptomy te mogą obejmować:
- Gorączkę lub hipotermię: Temperatura ciała powyżej 38°C lub poniżej 36°C.
- Przyspieszone tętno: Tętno powyżej 90 uderzeń na minutę.
- Przyspieszony oddech: Oddech powyżej 20 oddechów na minutę.
- Zaburzenia świadomości: Dezorientacja, splątanie, bełkotliwa mowa, trudności z koncentracją.
- Silny ból: Niekontrolowany, narastający ból, który nie ustępuje.
- Dreszcze: Uczucie zimna i drżenia ciała.
- Spocona skóra: Zimne poty, lepka skóra.
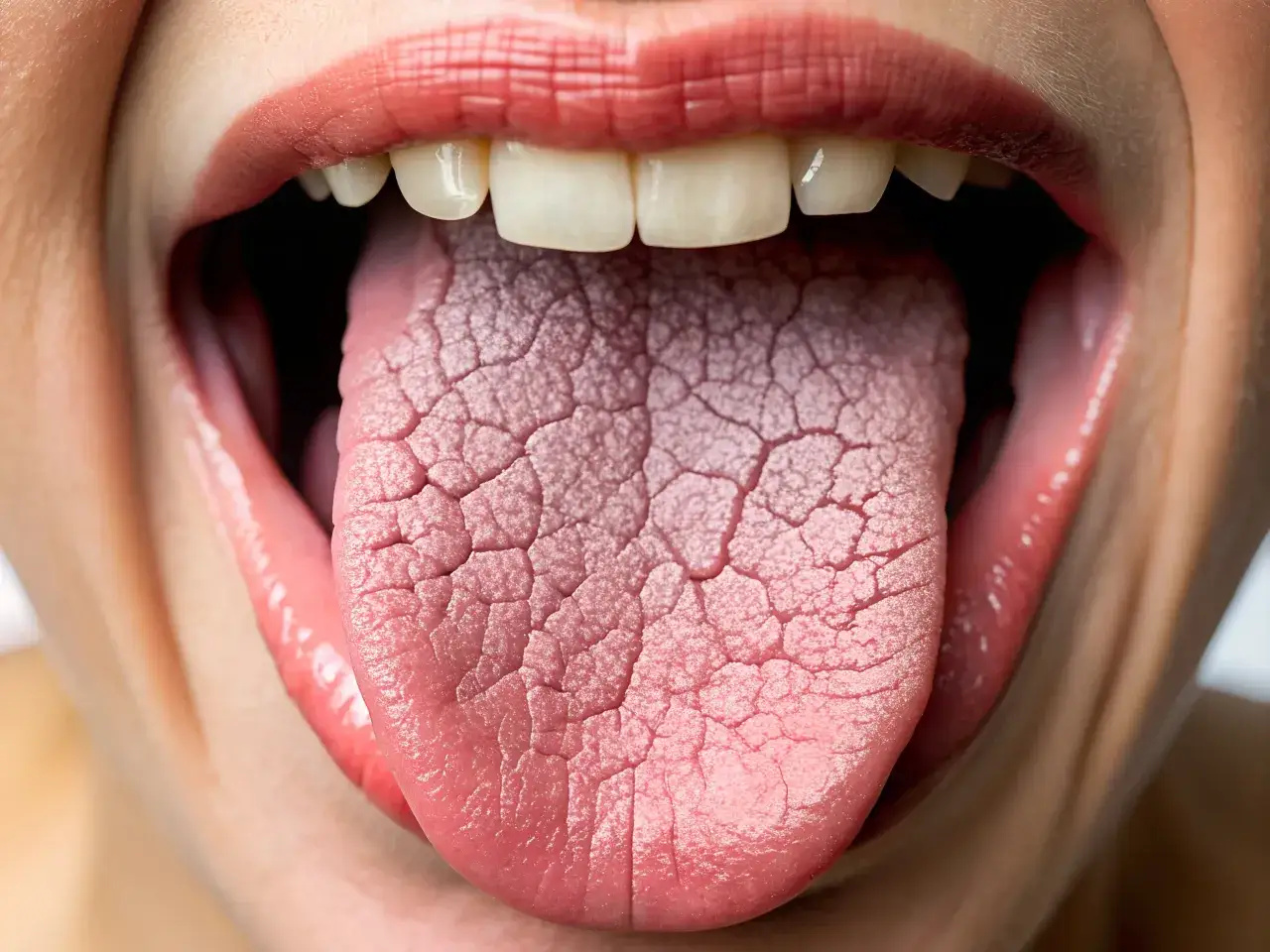
- Wysypka: Szczególnie niepokojąca jest wysypka, która nie blednie pod naciskiem (tzw. wybroczyny). Jest to objaw wskazujący na krwawienie do skóry i wymaga natychmiastowej reakcji medycznej.
U dzieci i niemowląt objawy sepsy mogą być mniej specyficzne, dlatego rodzice powinni zwracać szczególną uwagę na wszelkie niepokojące zmiany w zachowaniu malucha. Należą do nich:
- Apatia i senność: Dziecko jest nadmiernie senne, trudne do obudzenia, apatyczne.
- Trudności w karmieniu: Niemowlę odmawia jedzenia, ma trudności z ssaniem.
- Drgawki: Niekontrolowane skurcze mięśni.
- Nietypowe zachowanie: Dziecko jest nadmiernie marudne, płaczliwe, lub przeciwnie wykazuje nietypowe pobudzenie.
- Bladość lub sina skóra: Skóra może być blada, szara lub sina, szczególnie wokół ust i na kończynach.
- Gorączka lub hipotermia: Podobnie jak u dorosłych, podwyższona lub obniżona temperatura ciała.
Pamiętajmy, że szybka identyfikacja tych objawów i natychmiastowe wezwanie pomocy medycznej mogą uratować życie dziecka.

Liczy się każda minuta: Jak przebiega diagnoza i dlaczego czas jest kluczowy?
Sepsa to proces dynamiczny, który może szybko postępować, prowadząc do wstrząsu septycznego stanu bezpośredniego zagrożenia życia, w którym ciśnienie krwi drastycznie spada, a narządy przestają prawidłowo funkcjonować. W warunkach szpitalnych diagnoza sepsy opiera się na szeregu badań. Kluczowe są badania krwi, które pozwalają ocenić liczbę białych krwinek, markery stanu zapalnego, takie jak CRP (białko C-reaktywne) czy prokalcytonina, a także funkcje narządów. Niezbędne są również posiewy pobranie krwi oraz materiału z potencjalnego źródła infekcji (np. moczu, plwociny) w celu zidentyfikowania konkretnego drobnoustroju i określenia jego wrażliwości na antybiotyki. Lekarze często korzystają ze skal oceny ciężkości stanu pacjenta, takich jak wspomniana wcześniej skala SOFA lub qSOFA. Niestety, w Polsce brakuje oficjalnego rejestru przypadków sepsy, co utrudnia dokładną ocenę skali problemu. Szacuje się jednak, że rocznie dochodzi do 50 000 do 100 000 zachorowań, a śmiertelność jest zatrważająco wysoka, sięgając nawet 50% w przypadku wstrząsu septycznego. Według danych Medistore, każda godzina opóźnienia w podaniu antybiotyku zwiększa ryzyko zgonu o około 8%. To dobitnie pokazuje, dlaczego sepsa jest nazywana "cichym zabójcą" i dlaczego czas jest absolutnie kluczowy w jej leczeniu.
Nowoczesna medycyna w walce z sepsą: Jak wygląda leczenie i czy można jej zapobiec?
Leczenie sepsy to wyścig z czasem, a podstawą jest zasada "złotej godziny", która oznacza konieczność podjęcia intensywnych działań terapeutycznych w ciągu pierwszej godziny od wystąpienia objawów. Leczenie szpitalne jest kompleksowe i obejmuje przede wszystkim natychmiastowe podanie antybiotyków o szerokim spektrum działania, które mają zwalczyć potencjalne patogeny. Równie ważne jest intensywne nawadnianie organizmu poprzez płynoterapię, a w razie potrzeby wsparcie funkcji niewydolnych narządów. Może to oznaczać wentylację mechaniczną w przypadku niewydolności oddechowej, stosowanie leków obkurczających naczynia krwionośne w celu podtrzymania ciśnienia krwi, a nawet dializy w przypadku niewydolności nerek. Antybiotyki stanowią trzon terapii, ale stosuje się również inne metody wspomagające, mające na celu stabilizację stanu pacjenta. Zapobieganie sepsie jest równie ważne jak jej leczenie. Kluczową rolę odgrywają szczepienia ochronne, które chronią przed zakażeniami wywoływanymi przez najczęstsze patogeny septyczne, takie jak meningokoki czy pneumokoki. Nie można zapominać o podstawowych zasadach higieny, które minimalizują ryzyko zakażeń. Regularne mycie rąk, dbanie o czystość ran i unikanie kontaktu z osobami chorymi to proste, ale skuteczne metody profilaktyki.
Życie po sepsie i wyzwania systemowe w Polsce: Co dalej?
Przeżycie sepsy to dopiero początek długiej drogi do powrotu do zdrowia. Wielu pacjentów doświadcza długofalowych powikłań, które mogą znacząco wpłynąć na jakość ich życia. Należą do nich trwałe uszkodzenia narządów, takie jak nerki czy płuca, ogólne osłabienie fizyczne, a także problemy poznawcze określane mianem "mgły septycznej", które objawiają się trudnościami z koncentracją, pamięcią i przetwarzaniem informacji. Niektórzy pacjenci rozwijają również zespół stresu pourazowego (PTSD) w wyniku traumatycznych doświadczeń związanych z chorobą. W kontekście polskiego systemu ochrony zdrowia, walka z sepsą stawia przed nami szereg wyzwań. Brakuje nam kompleksowego krajowego rejestru przypadków sepsy, który pozwoliłby na dokładniejszą analizę skali problemu i skuteczniejsze planowanie działań profilaktycznych i leczniczych. Na szczęście, świadomość społeczna na temat sepsy rośnie, między innymi dzięki działaniom takim jak zbiórki Wielkiej Orkiestry Świątecznej Pomocy, które finansują zakup nowoczesnego sprzętu do szybkiej diagnostyki zakażeń, co znacząco poprawia szanse pacjentów. Podnoszeniu świadomości służy również obchodzony 13 września Światowy Dzień Sepsy. Niezbędne są dalsze inwestycje w diagnostykę, edukację personelu medycznego oraz kampanie informacyjne skierowane do społeczeństwa, abyśmy mogli skuteczniej walczyć z tym groźnym przeciwnikiem.